
Kandungan
Untuk mendiagnosis epilepsi, doktor anda perlu mengesahkan bahawa anda pernah mengalami dua atau lebih kejang yang tidak diprovokasi dan kemudian mengetahui jenis sawan itu. Ini boleh melibatkan ujian neurologi dan pelbagai ujian, yang paling biasa adalah elektroensefalogram (EEG). Ujian lain mungkin termasuk ujian darah, imbasan tomografi berkomputer (CT), pencitraan resonans magnetik (MRI), dan tomografi pelepasan positron (PET). Penting bagi doktor anda untuk mendiagnosis dengan tepat jenis kejang yang anda alami dan di mana ia bermula untuk mendapatkan rawatan yang paling berkesan.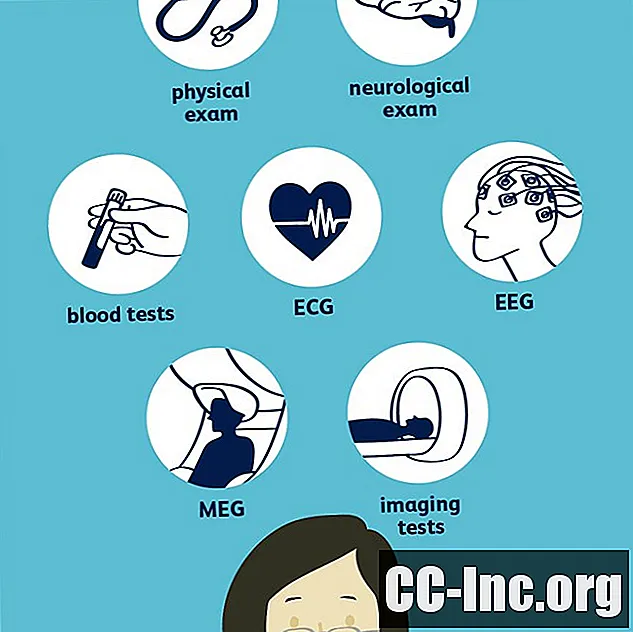
Ujian Fizikal / Sejarah Perubatan
Doktor anda akan memulakan dengan mengkaji sejarah perubatan dan keluarga anda untuk melihat apakah kejang berlaku dalam keluarga anda dan bertanya mengenai gejala yang anda alami.
Mendiagnosis epilepsi boleh menjadi sukar kerana doktor anda kemungkinan besar tidak akan menyaksikan anda mengalami sawan. Ini membantu jika anda menyimpan sejarah terperinci, termasuk:
- Apa yang anda lakukan sebelum penyitaan anda bermula
- Bagaimana perasaan anda sebelum, semasa (jika anda ingat sesuatu), dan selepasnya
- Berapa lama penyitaan itu berlaku
- Apa sahaja yang mungkin mencetuskannya
- Spesifik mengenai sensasi, perasaan, rasa, suara, atau fenomena visual
Dapatkan penerangan terperinci dari sesiapa yang menyaksikan penyitaan anda. Akaun saksi mata sangat berharga dalam mendiagnosis epilepsi.
Anda mungkin juga akan menjalani pemeriksaan fizikal sehingga doktor anda dapat memeriksa untuk mengetahui apakah ada keadaan perubatan yang mendasari yang menyebabkan kejang anda. Sekiranya anda sudah mengalami keadaan perubatan yang kronik, pastikan anda memberitahu doktor anda kerana ia mungkin menyumbang.
Walaupun keadaan asas anda bukan penyebabnya, ia masih boleh mengganggu ubat anti-sawan yang diresepkan oleh doktor anda dengan menyebabkan penyerapan yang buruk atau interaksi negatif.
Anda boleh menggunakan Panduan Perbincangan Doktor kami di bawah untuk memulakan perbualan dengan doktor anda mengenai gejala anda dan bagaimana kejang anda muncul.
Panduan Perbincangan Doktor Epilepsi
Dapatkan panduan cetak kami untuk temujanji doktor anda yang seterusnya untuk membantu anda mengemukakan soalan yang betul.

Makmal dan Ujian
Doktor anda mungkin memerintahkan sebilangan makmal dan ujian untuk membantu diagnosis.
Ujian Neurologi
Untuk menentukan bagaimana kejang anda mempengaruhi anda, doktor anda mungkin melakukan beberapa ujian neurologi untuk menilai tingkah laku anda, serta kemampuan intelektual dan motorik anda. Ini juga dapat membantu menentukan jenis epilepsi yang anda miliki.
Pemeriksaan neurologi mungkin melibatkan pengujian refleks, keseimbangan, kekuatan otot, koordinasi, dan kemampuan anda untuk merasa. Sekiranya anda didiagnosis dengan epilepsi, doktor anda mungkin akan melakukan pemeriksaan neurologi ringkas setiap kali anda membuat pemeriksaan untuk melihat bagaimana ubat anda mempengaruhi anda.
Ujian Darah
Anda mungkin akan menjalani beberapa ujian darah, termasuk panel metabolik yang komprehensif, untuk memastikan bahawa buah pinggang, tiroid, dan organ lain anda berfungsi dengan baik dan itu bukan penyebab kejang anda.
Anda mungkin juga melakukan pengiraan darah lengkap (PJK) untuk memeriksa jangkitan. Ujian darah juga dapat melihat DNA anda untuk mengetahui keadaan genetik yang mungkin menjelaskan kejang anda.
Elektrokardiogram (ECG)
Kerana mungkin salah didiagnosis dengan epilepsi apabila anda benar-benar mempunyai keadaan yang dikenali sebagai sinkop (lihat "Diagnosis Pembezaan" di bawah), doktor anda mungkin ingin melakukan elektrokardiogram (EKG) untuk memeriksa jantung anda. ECG dapat mengesampingkan aritmia jantung (degupan jantung yang tidak normal) yang mungkin menyebabkan sinkop.
ECG adalah ujian cepat dan tanpa rasa sakit yang mengukur dan mencatat aktiviti elektrik di jantung anda selama beberapa minit menggunakan elektrod yang melekat di dada anda. Doktor anda kemudian dapat mengetahui sama ada jantung anda berdegup dengan kerap dan adakah ia terlalu kuat atau tidak.
Electroencephalogram (EEG)
Electroencephalogram (EEG) adalah alat diagnostik yang paling biasa digunakan doktor untuk epilepsi kerana ia mengambil gelombang otak yang tidak normal. Yang mengatakan, EEG yang tidak normal hanya menyokong diagnosis kejang; ia tidak dapat mengesampingkannya kerana beberapa orang mempunyai gelombang otak yang normal di antara sawan.
Yang lain mempunyai aktiviti otak yang tidak normal walaupun mereka tidak mengalami sawan. Gelombang otak yang tidak normal juga dapat dilihat ketika anda mengalami stroke, trauma kepala, atau ketika anda mengalami tumor.
Ada baiknya anda mendapat EEG dalam 24 jam setelah penyitaan pertama anda, jika memungkinkan.
Doktor anda mungkin meminta anda masuk EEG pada awal pagi ketika anda masih mengantuk atau membiarkan anda berjaga malam sebelumnya untuk meningkatkan peluang merakam aktiviti kejang.
Untuk prosedur ini, elektrod dilekatkan pada kulit kepala anda menggunakan gam yang boleh dicuci. Elektrod mempunyai wayar yang menghubungkannya ke mesin EEG, yang merekodkan aktiviti elektrik otak anda, biasanya semasa anda terjaga. Elektrod hanya untuk pengesanan dan tidak mengeluarkan elektrik, jadi ini adalah prosedur yang tidak menyakitkan. EEG boleh berlangsung dari 20 minit hingga dua jam, bergantung pada pesanan doktor anda.
Gelombang otak dicatat sebagai garis-garis squiggly yang disebut jejak, dan setiap jejak mewakili kawasan yang berbeza di otak anda. Ahli neurologi anda mencari corak, yang disebut epileptiform, yang menunjukkan kecenderungan terhadap epilepsi.Ini boleh nyata sebagai lonjakan, gelombang tajam, atau lonjakan gelombang dan gelombang.
Sekiranya aktiviti tidak normal muncul di EEG anda, jejak itu dapat menunjukkan di mana otak anda berasal dari kejang. Sebagai contoh, jika anda mengalami kejang secara umum, yang bermaksud ia melibatkan kedua-dua belah otak anda, kemungkinan akan berlaku lonjakan gelombang dan gelombang ke seluruh otak anda. Sekiranya anda mengalami kejang fokus, yang bermaksud hanya melibatkan satu bahagian otak anda, akan ada lonjakan atau gelombang tajam di lokasi tertentu.
Doktor anda mungkin mahu anda mempunyai EEG berketumpatan tinggi dan bukannya EEG klasik. Ini hanya bermaksud bahawa elektrod diletakkan lebih dekat bersama, yang dapat membantu menentukan dengan lebih tepat di mana otak anda bermula.
Magnetoencephalography (MEG)
Neuron di otak anda membuat arus elektrik yang seterusnya menghasilkan medan magnet kecil yang dapat diukur dengan magnetoencephalography (MEG). MEG sering dilakukan pada masa yang sama dengan EEG atau digunakan dengan pencitraan resonans magnetik (MRI) dan boleh sangat membantu dalam menentukan kawasan otak anda dari mana kejang anda berasal.
Mirip dengan EEG, MEG tidak invasif dan tidak menyakitkan, menggunakan gegelung logam dan sensor untuk mengukur fungsi otak anda. Ini mungkin lebih tepat daripada EEG dalam mengesan lokasi kejang anda kerana tengkorak dan tisu di sekitar otak anda tidak mengganggu pembacaan, sedangkan ia mempengaruhi bacaan EEG. Walau bagaimanapun, kedua-dua ujian saling melengkapi kerana masing-masing dapat menimbulkan kelainan yang lain tidak.
Pengimejan
Doktor anda mungkin ingin melakukan satu atau lebih ujian pencitraan otak anda untuk memeriksa apa-apa kelainan dan untuk menentukan di mana otak anda timbulnya kejang.
Pengimejan Resonans Magnetik (MRI)
Pencitraan resonans magnetik (MRI) menggunakan medan magnet dan gelombang radio untuk memberikan gambaran terperinci mengenai otak anda dan dianggap sebagai kaedah pengimejan terbaik untuk epilepsi kerana sangat sensitif untuk mengesan pelbagai penyebab kejang. Ia dapat mengesahkan keabnormalan otak dan luka yang mungkin menyebabkan kejang anda, serta kawasan yang berkembang secara tidak normal dan perubahan masalah putih otak anda.
Imbasan Tomografi Berkomputer (CT)
Imbasan tomografi berkomputer (CT) menggunakan sinar-X dan dapat digunakan untuk mencari masalah yang jelas di otak anda, seperti pendarahan, sista, tumor besar, atau kelainan struktur yang jelas. Imbasan CT boleh digunakan di bilik kecemasan untuk menolak sebarang keadaan yang memerlukan rawatan segera, tetapi MRI dianggap lebih sensitif dan biasanya digunakan dalam keadaan bukan kecemasan.
Tomografi Pelepasan Positron (PET)
Apabila anda melakukan imbasan PET, dosis rendah bahan radioaktif disuntik ke dalam vena anda untuk merakam bagaimana otak anda menggunakan gula. Imbasan ini biasanya dilakukan di antara kejang untuk mengenal pasti kawasan di otak anda yang tidak memetabolisme gula dengan baik, petunjuk dari asal kejang. Ujian ini sangat berguna apabila anda mengalami kejang fokus.
Tomografi Berkomputer Pelepasan Foton Tunggal (SPECT)
Ujian tomografi berkomputer pelepasan foton tunggal (SPECT) adalah ujian khusus yang biasanya hanya digunakan jika ujian lain belum dapat mengetahui dari mana kejang anda bermula. Apabila anda mengalami sawan, lebih banyak darah mengalir ke kawasan anda otak di mana ia berasal.
Ujian SPECT sama dengan imbasan CT, kecuali seperti imbasan PET, anda disuntik dengan bahan radioaktif dosis rendah sebelum imbasan itu sendiri dilakukan. Bahan radioaktif menunjukkan aktiviti aliran darah di otak anda, membantu menentukan asal-usul kejang anda.
Diagnosis Pembezaan
Beberapa keadaan lain mungkin seperti gangguan sawan, dan doktor anda mungkin perlu mengatasinya sebelum mendiagnosis anda dengan epilepsi.
Syncope
Sinkop berlaku apabila anda kehilangan kesedaran kerana kekurangan aliran darah ke otak, yang boleh menyebabkan otot anda tersentak atau kaku, mirip dengan kejang. Tubuh anda berlebihan dan tekanan darah serta degup jantung anda merosot, menyebabkan anda pingsan. Setelah anda berbaring, graviti membolehkan darah kembali ke jantung anda dan anda sedar semula dengan cepat.
Ia boleh salah didiagnosis sebagai epilepsi, terutama jika tidak ada yang menyaksikan kejadian itu.
Penyebab sinkop yang paling biasa adalah sinkop vasovagal. Disebut juga dengan sihir pengsan atau refleks lemah, keadaan ini disebabkan oleh refleks neurologi yang sering dicetuskan oleh faktor-faktor seperti rasa sakit, ketakutan, keadaan yang menjengkelkan, tekanan, atau penglihatan darah.
Sekiranya doktor anda mengesyaki bahawa sinkop vasovagal adalah penyebab apa yang kelihatan seperti sawan, anda mungkin menjalani ujian jadual kecondongan untuk membantu mendiagnosisnya. Dalam ujian meja kecondongan, anda berbaring di atas meja yang perlahan-lahan condong ke atas ke posisi berdiri sementara tekanan darah dan degupan jantung anda dipantau untuk melihat bagaimana mereka bertindak balas terhadap graviti. Ini boleh menyebabkan anda pingsan.
Sebilangan orang dengan sinkop vasovagal mempunyai tanda amaran bahawa mereka akan pingsan seperti berpeluh, mual, penglihatan kabur, atau kelemahan, tetapi beberapa orang tidak.
Sindrom QT panjang juga boleh menyebabkan sinkop. Ini adalah gangguan yang diwarisi sistem elektrik jantung, yang mengawal degupan jantung. Orang yang mempunyai sindrom QT yang panjang boleh mengalami episod takikardia ventrikel yang tiba-tiba dan tidak dijangka, irama jantung yang berpotensi berbahaya, yang biasanya menyebabkan sinkop secara tiba-tiba dan bahkan boleh menyebabkan serangan jantung secara tiba-tiba. Sindrom Long QT, setelah didiagnosis, dapat dirawat dengan berkesan.
Ada masa lain ketika pemicu sinkop tidak diketahui, tetapi episod biasanya berlaku semasa anda berdiri.
Satu perbezaan antara penyitaan dan sinkop adalah bahawa apabila anda bangun selepas sinkop, anda segera berjaga-jaga. Dengan sawan, anda sering mengantuk dan bingung selama beberapa minit atau lebih lama. Sangat jarang terdapat sinkop dan penyitaan pada masa yang sama.
Serangan Iskemia Sementara
Serangan iskemia sementara (TIA) sering disebut sebagai strok mini dan lebih cenderung pada orang dewasa yang lebih tua. Semasa TIA, aliran darah ke otak anda disekat buat sementara waktu dan gejala anda mungkin serupa dengan strok. Namun, tidak seperti strok, ia biasanya akan sembuh dalam beberapa minit tanpa kerosakan yang berpanjangan. TIA mungkin merupakan tanda amaran bahawa anda akan mengalami strok pada masa akan datang dan selalu memerlukan rawatan perubatan.
TIA boleh disalah anggap sebagai penyitaan. Kadang-kadang, orang mempunyai anggota badan yang goyah semasa TIA, walaupun ini tidak biasa. Kedua-dua TIA dan jenis kejang yang dikenali sebagai kejang aphasic boleh menyebabkan afasia (tidak dapat bercakap atau memahami orang lain). Satu perbezaan adalah bahawa dengan TIA, ini terjadi secara tiba-tiba dan tidak menjadi lebih buruk, sedangkan dalam serangan aphasic, ia biasanya berkembang.
TIA dan sawan juga boleh menyebabkan anda tiba-tiba jatuh ke tanah, yang disebut serangan jatuh. Sekiranya anda seorang dewasa yang lebih tua dan anda tidak pernah mengalami sawan sebelumnya, doktor anda mungkin akan menguji anda untuk menolak atau mengesahkan TIA.
Migrain
Kedua-dua migrain dan epilepsi melibatkan episod disfungsi otak dan berkongsi beberapa gejala, termasuk sakit kepala, mual, muntah, aura visual, kesemutan, dan mati rasa. Mempunyai sejarah migrain peribadi atau keluarga boleh menjadi petunjuk besar yang membantu doktor anda membezakan antara kedua masalah tersebut.
Walaupun sakit kepala adalah tanda ciri migrain, 45 peratus orang dengan epilepsi mengidapnya setelah mengalami sawan juga, dan rasa sakit mungkin terasa serupa dengan migrain. Selain itu, sehingga sepertiga orang yang menderita migrain tidak merasa sakit kepala dengan sekurang-kurangnya sebahagian daripada migrain mereka.
Banyak orang dengan migrain mempunyai aura visual yang membolehkan mereka mengetahui migrain akan datang. Aura visual boleh berlaku dengan epilepsi yang berasal dari lobus oksipital otak juga. Aura visual epilepsi cenderung bertahan hanya beberapa minit walaupun aura visual migrain dapat bertahan hingga satu jam.
Gejala somatosensori seperti mati rasa, kesemutan, sakit, dan rasa seperti satu atau lebih anggota badan anda "tertidur" juga boleh berlaku pada kedua-dua epilepsi dan migrain. Seperti aura visual, ia merebak dengan perlahan dan dapat bertahan hingga satu jam dalam migrain, sedangkan ia muncul dengan cepat dan hanya bertahan beberapa minit dengan epilepsi.
Kehilangan kesedaran dan aktiviti motor seperti kekejangan otot atau tersentak sangat tidak biasa pada migrain, jadi gejala ini cenderung epilepsi. Kekeliruan atau rasa mengantuk yang berlangsung selama beberapa waktu selepas episod lebih sering berlaku pada epilepsi, tetapi ia juga boleh berlaku pada jenis migrain tertentu.
Serangan panik
Sekiranya anda terdedah kepada serangan panik, anda mungkin mengalami gangguan kecemasan yang mendasari. Gejala serangan panik adalah berpeluh, degupan jantung meningkat, rasa malapetaka yang akan datang, sakit dada, pening kepala, dan sesak nafas. Serangan panik juga boleh mengakibatkan goyah dan gegaran. Jarang sekali, hiperventilasi yang sering menyertai serangan boleh menyebabkan anda kehilangan kesedaran sebentar. Semua ini boleh disalah anggap sebagai tanda kejang.
Serangan panik cenderung disalah anggap sebagai kejang ketika anda tidak merasa cemas atau tertekan sebelum serangan berlaku. Kejang juga boleh disalah anggap sebagai serangan panik kerana gangguan kegelisahan biasanya terjadi dengan epilepsi dan ketakutan dapat terjadi setelah kejang, terutama pada epilepsi lobus temporal.
Salah satu cara untuk mengetahui perbezaan antara serangan panik dan kejang adalah bahawa serangan panik dapat berlangsung dari beberapa minit hingga berjam-jam, sedangkan kejang berlaku secara tiba-tiba dan biasanya berlangsung kurang dari dua minit.
Automatik motor seperti memukul bibir atau berkedip, tidak bertindak balas, dan mengantuk setelah episod juga tidak mungkin berlaku dalam serangan panik, tetapi biasa dengan kejang.
Kejang Nonepileptik Psikogenik
Walaupun kejang nonepileptik psikogenik (PNES) sama seperti kejang biasa, tidak ada aktiviti otak elektrik yang tidak normal yang mengikatnya dengan epilepsi. Penyebab kejang ini nampaknya bersifat psikologi dan bukannya fizikal, dan mereka dikategorikan sebagai subtipe gangguan penukaran di bawah gejala somatik dan gangguan yang berkaitan dalam Manual Diagnostik dan Statistik Gangguan Mental, edisi ke-5 (DSM-5). Pemantauan EEG video biasanya digunakan untuk mendiagnosis PNES.
Terdapat beberapa perbezaan antara sawan epilepsi dan kejang bukan epilepsi psikogenik:
Kejang EpileptikBiasanya berlangsung antara 1 hingga 2 minit
Mata biasanya terbuka
Aktiviti motor adalah khusus
Vokalisasi tidak biasa
Denyutan jantung yang cepat adalah perkara biasa
Noda biru pada kulit adalah perkara biasa
Gejala pasca kejang termasuk mengantuk, kekeliruan, sakit kepala
Mungkin lebih lama dari 2 minit
Mata sering ditutup
Aktiviti motor berubah-ubah
Vokalisasi adalah perkara biasa
Denyutan jantung yang cepat jarang berlaku
Noda biru pada kulit jarang berlaku
Gejala pasca kejang adalah minimum dan cepat reda
Narkolepsi Dengan Cataplexy
Narkolepsi adalah gangguan tidur yang menyebabkan episod mengantuk yang melampau di mana anda mungkin tertidur selama beberapa saat hingga beberapa minit sepanjang hari. Ini boleh berlaku pada bila-bila masa, termasuk ketika anda berjalan, bercakap, atau memandu. Ini jarang berlaku, yang dianggarkan sekitar 135,000 hingga 200,000 orang di Amerika Syarikat.
Apabila anda mengalami narkolepsi dengan cataplexy, yang disebut narkolepsi jenis 1, anda juga mengalami kehilangan nada otot secara tiba-tiba separa atau lengkap yang boleh mengakibatkan pertuturan kabur, lutut bengkok, dan bahkan jatuh. Ini boleh disalah anggap sebagai kejang atonik, yang juga menyebabkan anda kehilangan nada otot.
Salah satu cara untuk membezakan antara keduanya adalah bahawa cataplexy biasanya berlaku setelah anda mengalami emosi yang kuat, seperti ketawa, ketakutan, kejutan, kemarahan, tekanan, atau kegembiraan. Doktor anda boleh melakukan kajian tidur dan ujian latensi tidur berganda (MSLT) untuk mendiagnosis narkolepsi.
Gangguan Pergerakan Paroxysmal
Terdapat beberapa gangguan pergerakan paroxysmal yang mungkin kelihatan seperti epilepsi kerana kedutan, kemarahan, atau gerakan berulang yang tidak disengajakan yang boleh berlaku pada masa yang berlainan.
Penyebab gangguan ini tidak difahami, tetapi ia boleh berlaku tanpa sebab, berjalan dalam keluarga anda, atau berlaku apabila anda mempunyai keadaan lain seperti multiple sclerosis (MS), strok, atau kecederaan otak traumatik. Ubat anti-sawan boleh membantu jenis gangguan ini dan mereka sering didiagnosis berdasarkan sejarah anda dan mungkin EEG yang dipantau video.
Bagaimana Epilepsi Diobati