
Kandungan
Epilepsi adalah gangguan yang dicirikan oleh komunikasi yang tidak terkawal dan tidak teratur antara sel saraf di otak. Pada sekitar separuh daripada orang yang didiagnosis dengan epilepsi, penyebabnya tidak diketahui.Untuk separuh yang lain, penyebabnya mungkin disebabkan oleh satu atau lebih faktor tertentu seperti genetik, kecederaan otak atau kerosakan, perubahan struktur pada otak, keadaan dan penyakit tertentu, dan gangguan perkembangan.
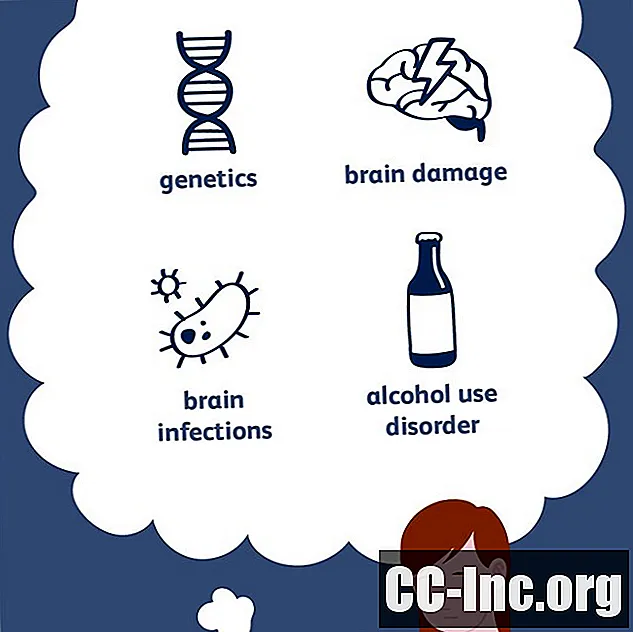
Sebab biasa
Epilepsi adalah gangguan kompleks dengan pelbagai sebab. Apa sahaja yang mengganggu corak elektrik normal otak boleh menyebabkan kejang. Kira-kira separuh daripada kes epilepsi boleh dikaitkan dengan faktor tertentu, termasuk:
- Genetik
- Kerosakan otak
- Jangkitan otak
- Gangguan perkembangan
- Perubahan struktur di otak
- Alkohol
Genetik
Sebilangan besar epilepsi genetik bermula pada masa kanak-kanak dan disebabkan oleh kecacatan genetik pada saluran ion atau reseptor.
Penting untuk diperhatikan bahawa bagi kebanyakan orang dengan bentuk epilepsi genetik, gen bukan satu-satunya penyebabnya. (Genetik diliputi dengan lebih terperinci di bawah.)
Kerosakan otak
Keadaan yang menyebabkan kerosakan otak anda boleh menyebabkan epilepsi. Ini termasuk:
- Pukulan
- Ketumbuhan
- Kecederaan kepala traumatik
- Kerosakan otak yang berlaku sebelum kelahiran (seperti kekurangan oksigen atau jangkitan ibu)
Strok adalah penyebab utama epilepsi pada orang dewasa yang didiagnosis selepas usia 65 tahun.
Gambaran Keseluruhan StrokJangkitan Otak
Beberapa kes epilepsi disebabkan oleh jangkitan yang mempengaruhi dan membakar otak anda, seperti:
- Meningitis
- Ensefalitis virus
- Batuk kering
- Sindrom imunodefisiensi (AIDS)
Gangguan Perkembangan
Epilepsi nampaknya lebih biasa pada orang dengan gangguan perkembangan tertentu, termasuk:
- Autisme
- Sindrom Down
- Lumpuh otak
- Kecacatan intelektual
Perubahan Struktur Otak
Perbezaan tertentu dalam struktur otak anda boleh menyebabkan kejang, termasuk:
- Hippocampal sclerosis (hipokampus yang mengecil, bahagian otak anda yang memainkan peranan utama dalam pembelajaran, ingatan, dan emosi)
- Displasia kortikal fokal (kelainan perkembangan otak di mana neuron gagal berpindah ke lokasi yang sesuai)
Alkohol
Beberapa kajian menunjukkan bahawa penyalahgunaan alkohol secara kronik mungkin berkaitan dengan perkembangan epilepsi pada beberapa orang.Penyelidikan ini menunjukkan bahawa kejang pengambilan alkohol berulang dapat menjadikan otak lebih banyak masa kerja yang lebih menggembirakan. Di samping itu, populasi ini juga mempunyai kejadian kecederaan otak traumatik yang lebih tinggi yang juga boleh menyebabkan epilepsi.
Genetik
Sekiranya epilepsi berlaku dalam keluarga anda, kemungkinan besar disebabkan oleh komponen genetik. Beberapa epilepsi dengan sebab yang tidak diketahui juga mungkin mempunyai komponen genetik yang belum difahami.
Walaupun beberapa gen tertentu dikaitkan dengan jenis epilepsi tertentu, dalam kebanyakan kes, gen tidak semestinya sebab epilepsi-mereka mungkin menjadikannya lebih mungkin berlaku dalam keadaan yang betul.
Sekiranya anda mengalami kecederaan kepala traumatik dan anda mempunyai sejarah keluarga epilepsi, misalnya, anda mungkin lebih cenderung mengidapnya. Gen hanyalah sebahagian daripada teka-teki kompleks bagi kebanyakan orang.
Beberapa sindrom dan jenis epilepsi tertentu diketahui mempunyai komponen genetik.
Epilepsi Neonatal Keluarga
Kejang biasanya bermula antara empat dan tujuh hari setelah bayi dilahirkan dan kebanyakan berhenti sekitar enam minggu selepas kelahiran, walaupun mungkin tidak berhenti sehingga usia 4 bulan. Sebilangan bayi juga mungkin mengalami sawan di kemudian hari.
Mutasi pada gen KCNQ2 paling sering menjadi penyebabnya, walaupun mutasi pada gen KCNQ3 juga boleh menjadi faktor.
Epilepsi Genetik Dengan Kejang Demam Plus (GEFS +)
GEFS + adalah spektrum gangguan kejang. Kejang biasanya bermula antara usia 6 bulan dan 6 tahun ketika anak demam, disebut demam demam.
Beberapa kanak-kanak juga mengalami sawan tanpa demam, biasanya kejang umum seperti ketiadaan, tonik-klonik, mioklonik, atau atonik. Kejang biasanya berhenti semasa awal remaja.
SCN1A, SCN1B, GABRG2, dan PCDH19 adalah beberapa gen yang telah dikaitkan dengan GEFS +.
Sindrom Dravet
Sindrom ini dianggap berada pada sisi teruk spektrum GEFS +. Kejang biasanya bermula sekitar usia 6 bulan. Ramai kanak-kanak dengan sindrom ini mengalami sawan pertama ketika mereka demam.
Kejang ketiadaan mioklonik, tonik-klonik, dan atipikal juga berkembang, yang sukar dikawal dan mungkin bertambah buruk ketika anak semakin tua. Kecacatan intelektual adalah perkara biasa.
Lebih daripada 80 peratus orang dengan sindrom Dravet mengalami mutasi pada gen saluran natrium SCN1A.
Sindrom Ohtahara
Dalam sindrom jarang ini, kejang tonik biasanya bermula pada bulan pertama setelah kelahiran, walaupun ini mungkin berlaku hingga tiga bulan kemudian.
Satu daripada tiga bayi juga mungkin mengalami sawan fokal, atonik, mioklonik, atau tonik-klonik. Walaupun jarang berlaku, jenis epilepsi ini boleh membawa maut sebelum usia 2. Beberapa kanak-kanak kemudiannya boleh mengalami sindrom West atau sindrom Lennox-Gastaut.
Sejumlah gen telah dikaitkan dengan sindrom Ohtahara, termasuk STXBP1, SLC25A22, CDKL5, ARX, SPTAN1, PCDH19, KCNQ2, dan SCN2A.
Epilepsi Mioklonik Juvana
Salah satu epilepsi umum yang paling umum dengan komponen genetik, epilepsi mioklonik remaja terdiri daripada kejang tonik-klonik, ketiadaan, dan mioklonik yang bermula pada zaman kanak-kanak atau remaja, biasanya antara usia 12 hingga 18 tahun. Kejang cenderung baik -kawal dengan ubat dan nampaknya bertambah baik ketika anda berusia 40-an.
Gen yang berkaitan dengan sindrom ini adalah CACNB4, GABRA1, GABRD, dan EFHC1, walaupun coraknya cenderung kompleks.
Epilepsi Lobe Frontal Nocturnal Dominan Autosomal
Kejang biasanya bermula sekitar usia 9 tahun dan majoriti bermula pada usia 20 tahun. Kejang itu berlaku sebentar, berkali-kali semasa tidur, dan bermula dari sekadar membangunkan anda hingga menyebabkan menjerit, mengembara, berpusing, menangis, atau tindak balas fokus yang lain.
Walaupun sindrom ini seumur hidup, sawan tidak akan menjadi lebih teruk dan mungkin menjadi lebih jarang dan lebih ringan seiring dengan usia. Mereka juga biasanya terkawal dengan baik dengan ubat. Epilepsi ini tidak begitu biasa dan hampir selalu diwarisi.
Mutasi pada gen subunit reseptor nikotinik CHRNA4, CHRNB2, CHRNA2, dan DEPDC5 telah dikaitkan dengan sindrom ini.
Epilepsi Ketiadaan Kanak-kanak
Kejang ketidakhadiran biasanya bermula antara usia 2 dan 12 tahun dan selalunya bersifat genetik. Pada sekitar 2 dari 3 kanak-kanak, kejang berhenti pada masa remaja. Ada yang terus mengembangkan jenis kejang yang lain.
Gen yang dikaitkan dengan epilepsi ketiadaan kanak-kanak termasuk GABRG2 dan CACNA1A.
Epilepsi Ketiadaan Remaja
Sindrom ini bermula di kemudian hari dan kejang cenderung bertahan lebih lama daripada epilepsi ketiadaan kanak-kanak. Ini juga biasanya adalah keadaan seumur hidup, sedangkan anak-anak dengan epilepsi ketiadaan masa kanak-kanak cenderung mengatasi kejang mereka.
Kejang ketidakhadiran biasanya bermula antara usia 9 dan 13 tahun, walaupun boleh bermula dari usia 8 hingga 20 tahun. Kejang tonik-klonik, biasanya ketika bangun tidur, juga dilihat pada sekitar 80 peratus orang dengan sindrom ini.
Penyebabnya sering kali genetik, dan gen yang berkaitan dengan epilepsi ketiadaan remaja adalah GABRG2 dan CACNA1A, dan juga yang lain.
Epilepsi Dengan Kejang Tonik-Klonik Umum Sendiri
Kejang tonic-clonic boleh bermula di mana saja dari usia 5 hingga 40 tahun, walaupun kebanyakannya bermula antara 11 dan 23. Kejang biasanya berlaku dalam dua jam setelah bangun.
Kurang tidur, keletihan, alkohol, haid, kilat, dan demam sering mencetuskan, dan kebanyakan orang memerlukan ubat sepanjang hayat mereka.
Gen utama yang berkaitan dengan sindrom ini adalah CLCN2.
Epilepsi Lobe Temporal Keluarga
Sekiranya anda mengalami sawan fokal yang bermula di lobus temporal dan sejarah keluarga dengan serangan yang serupa, anda dianggap menghidap sindrom ini. Kejang cenderung agak jarang dan ringan; sangat ringan, sebenarnya, sehingga mereka mungkin tidak dikenali.
Kejang biasanya bermula selepas usia 10 tahun dan mudah dikawal dengan ubat.
Gen yang berkaitan dalam epilepsi keturunan ini adalah DEPDC5.
Epilepsi Fokus Keluarga dengan Fokus Pembolehubah
Epilepsi yang diwarisi ini biasanya terdiri daripada satu jenis penyitaan fokus tertentu. Mereka yang berada dalam keluarga yang mengalami epilepsi semuanya mempunyai satu jenis serangan sawan, tetapi kejang mungkin bermula di bahagian otak mereka yang berlainan.
Kejang biasanya mudah dikawal dengan ubat-ubatan dan biasanya jarang.
Gen DEPDC5 juga dikaitkan dengan sindrom ini.
Sindrom Barat
Kekejangan bayi bermula pada tahun pertama kehidupan dan biasanya berhenti antara usia 2 dan 4 tahun.
Kelainan pada gen ARX, CDKL5, SPTAN1, dan STXBP1 telah dijumpai dalam sindrom ini, walaupun penyebab lain termasuk kelainan struktur otak, kadang-kadang genetik, dan kelainan kromosom.
Epilepsi Rolandik Benigna
Juga dikenali sebagai epilepsi kanak-kanak dengan lonjakan sentrotemporal, sindrom ini menyerang sekitar 15 peratus kanak-kanak dengan epilepsi dan lebih kerap berlaku pada anak-anak dengan saudara terdekat yang menghidap epilepsi. Sebilangan besar berkembang pada usia 15 tahun.
Gen yang berkaitan dengan sindrom ini adalah GRIN2A, walaupun ini adalah kes lain di mana corak genetiknya sangat kompleks.
Faktor-faktor risiko
Faktor risiko yang paling biasa untuk epilepsi termasuk:
- Umur: Walaupun boleh bermula pada usia berapa pun, epilepsi cenderung muncul lebih kerap pada kanak-kanak dan orang dewasa yang lebih tua.
- Sejarah keluarga: Sekiranya ada orang dalam keluarga anda menghidap epilepsi, risiko anda menghidapnya mungkin lebih tinggi.
- Sejarah kecederaan kepala: Kejang boleh berlaku berjam-jam, hari, bulan, atau bahkan bertahun-tahun setelah trauma kepala, dan risikonya mungkin lebih tinggi jika anda juga mempunyai sejarah epilepsi keluarga.
- Kejang pada masa kanak-kanak: Sekiranya anda mengalami sawan yang berpanjangan atau keadaan neurologi lain pada masa kanak-kanak, risiko anda untuk epilepsi lebih tinggi. Ini tidak termasuk kejang demam, yang berlaku ketika anda demam tinggi, kecuali kejang demam anda tidak lama.
- Faktor kelahiran: Sekiranya anda kecil semasa lahir; anda kekurangan oksigen pada bila-bila masa sebelum, semasa, atau selepas kelahiran anda; anda mengalami sawan pada bulan pertama selepas anda dilahirkan; atau anda dilahirkan dengan kelainan pada otak anda, risiko epilepsi anda lebih tinggi.
Pencetus Kejang
Keadaan atau keadaan tertentu boleh meningkatkan kemungkinan anda mengalami sawan. Ini dikenali sebagai pencetus dan jika anda dapat mengetahui apa yang anda miliki, maklumat tersebut dapat membantu anda mengurus dan berpotensi mencegah lebih banyak serangan.
Faktor-faktor yang boleh menyebabkan kejang termasuk:
- Kurang tidur, sama ada terganggu atau terlepas
- Kehilangan atau kekurangan ubat anda
- Sakit, dengan atau tanpa demam
- Rasa tertekan
- Apa-apa ubat, sama ada ubat bebas, preskripsi, atau suplemen pemakanan, yang boleh mengganggu keberkesanan ubat penyitaan anda
- Tidak mendapat cukup vitamin dan mineral
- Gula darah rendah
- Kitaran haid dan / atau perubahan hormon seperti akil baligh dan menopaus
- Lampu berkelip atau corak visual tertentu, seperti dalam permainan video (epilepsi kejang foto)
- Makanan, aktiviti, atau suara tertentu
- Penggunaan alkohol berat atau menarik diri dari alkohol
- Menggunakan ubat rekreasi
Satu Perkataan Dari Sangat Baik
Sebilangan besar faktor risiko epilepsi berada di luar kawalan anda atau sukar dikawal. Sekiranya anda percaya bahawa anda berisiko tinggi, anda mungkin mahu mengehadkan berapa banyak alkohol yang anda minum dan berhati-hati ketika mengalami kecederaan di kepala.
Tidak kira punca epilepsi, anda mempunyai banyak pilihan untuk mengawal kejang anda, yang dapat membantu anda menjalani kehidupan yang penuh.
Bagaimana Epilepsi Diagnosis