Kandungan
- Bagaimana Ujian Dilakukan
- Bagaimana Menyediakan Ujian
- Bagaimana Ujian akan Merasa
- Kenapa Ujian Dilakukan
- Hasil Biasa
- Apa Yang Abnormal Hasil Min
- Risiko
- Nama Alternatif
- Imej
- Rujukan
- Tarikh Semakan 8/1/2017
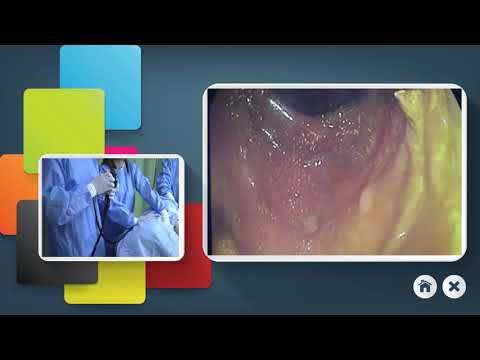
Kolonoskopi adalah ujian yang melihat bahagian dalam kolon (usus besar) dan rektum, menggunakan alat yang disebut colonoscope.
Kolonoskop mempunyai kamera kecil yang dipasang pada tiub fleksibel yang boleh mencapai panjang kolon.
Bagaimana Ujian Dilakukan
Kolonoskopi dilakukan paling kerap dalam bilik prosedur di pejabat doktor anda. Ia juga boleh dilakukan di jabatan pesakit luar hospital atau pusat perubatan.
- Anda akan diminta menukar pakaian jalan anda dan memakai gaun hospital untuk prosedur itu.
- Anda mungkin akan diberikan ubat ke vena (IV) untuk membantu anda berehat. Anda tidak perlu merasa sakit. Anda mungkin terjaga semasa ujian dan mungkin dapat bercakap. Anda mungkin tidak akan ingat apa-apa.
- Anda berbaring di sebelah kiri anda dengan lutut anda disediakan ke arah dada anda.
- Skop perlahan-lahan dimasukkan melalui dubur. Ia dipindahkan ke permulaan usus besar. Skop perlahan-lahan maju sejauh bahagian paling rendah dari usus kecil.
- Air dimasukkan melalui skop untuk memberikan pandangan yang lebih baik. Suction boleh digunakan untuk mengeluarkan cecair atau bangku.
- Doktor mendapat pandangan yang lebih baik apabila skop itu bergerak keluar. Oleh itu, peperiksaan yang lebih teliti dilakukan semasa skop ditarik balik.
- Sampel tisu (biopsi) atau polip boleh dikeluarkan menggunakan alat kecil yang dimasukkan melalui skop. Foto boleh diambil menggunakan kamera pada akhir skop. Sekiranya diperlukan, prosedur, seperti terapi laser, juga dilakukan.
Bagaimana Menyediakan Ujian
Usus anda perlu benar-benar kosong dan bersih untuk peperiksaan. Masalah dalam usus besar anda yang perlu dirawat boleh terlepas jika usus anda tidak dibersihkan.
Pembekal penjagaan kesihatan anda akan memberi anda langkah untuk membersihkan usus anda. Ini dipanggil penyediaan usus. Langkah-langkah mungkin termasuk:
- Menggunakan enema
- Tidak makan makanan pepejal selama 1 hingga 3 hari sebelum ujian
- Mengambil julap
Anda perlu minum banyak cecair yang jelas selama 1 hingga 3 hari sebelum ujian. Contoh cecair yang jelas adalah:
- Kosongkan kopi atau teh
- Bouillon atau sup tanpa lemak
- Gelatin
- Minuman sukan tanpa warna tambahan
- Jus buah yang ditapis
- Air
Anda mungkin akan diberitahu agar berhenti mengambil ubat aspirin, ibuprofen, naproxen, atau ubat penipisan darah yang lain selama beberapa hari sebelum ujian. Jauhkan ubat-ubatan anda yang lain melainkan jika doktor anda memberitahu anda sebaliknya.
Anda perlu berhenti mengambil pil besi atau cecair beberapa hari sebelum ujian, kecuali pembekal anda memberitahu anda bahawa ia adalah OK untuk diteruskan. Besi boleh membuat najis anda hitam gelap. Ini menjadikan ia lebih sukar bagi doktor untuk melihat di dalam usus anda.
Bagaimana Ujian akan Merasa
Ubat-ubatan akan membuat anda mengantuk supaya anda tidak merasa tidak selesa atau mengenangnya.
Anda mungkin merasakan tekanan sebagai ruang lingkup bergerak ke dalam. Anda mungkin merasakan kekejangan ringkas dan sakit gas apabila udara dimasukkan atau kemajuan skop. Gas lulus adalah perlu dan harus dijangkakan.
Selepas peperiksaan, anda mungkin mengalami kekejangan ringan perut dan melepasi banyak gas. Anda juga mungkin berasa kembung dan sakit pada perut anda. Perasaan ini akan hilang.
Anda sepatutnya pulang ke rumah kira-kira 1 jam selepas ujian. Anda mesti merancang untuk membawa seseorang pulang ke rumah selepas ujian, kerana anda akan menjadi seorang yang cemburu dan tidak dapat memandu. Penyedia tidak akan membiarkan anda pergi sehingga seseorang tiba untuk membantu anda.
Apabila anda berada di rumah, ikut arahan mengenai pemulihan dari prosedur. Ini termasuk:
- Minum banyak cecair. Makan makanan yang sihat untuk memulihkan tenaga anda.
- Anda sepatutnya dapat kembali ke aktiviti biasa anda pada keesokan harinya.
- Elakkan memandu, jentera operasi, minum alkohol, dan membuat keputusan penting sekurang-kurangnya 24 jam selepas ujian.
Kenapa Ujian Dilakukan
Kolonoskopi mungkin dilakukan atas sebab-sebab berikut:
- Kesakitan abdomen, perubahan pergerakan usus, atau penurunan berat badan
- Perubahan tidak normal (polip) yang terdapat pada ujian sigmoidoscopy atau x-ray (CT scan atau barium enema)
- Anemia disebabkan oleh besi rendah (biasanya apabila tiada sebab lain telah dijumpai)
- Darah dalam najis, atau hitam, najis
- Susulan penemuan yang lalu, seperti polip atau kanser kolon
- Penyakit usus radang (kolitis ulseratif dan penyakit Crohn)
- Pemeriksaan untuk kanser kolorektal
Hasil Biasa
Penemuan biasa adalah tisu usus yang sihat.
Apa Yang Abnormal Hasil Min
Keputusan ujian tidak normal mungkin bermaksud mana-mana yang berikut:
- Pinggang yang tidak normal di lapisan usus, dipanggil diverticulosis
- Kawasan pendarahan
- Kanser di kolon atau rektum
- Kolitis (usus bengkak dan radang) disebabkan oleh penyakit Crohn, kolitis ulseratif, jangkitan, atau kekurangan aliran darah
- Pertumbuhan kecil dipanggil polip pada lapisan kolon anda (yang boleh dikeluarkan melalui kolonoskop semasa peperiksaan)
Risiko
Risiko kolonoskopi mungkin termasuk mana-mana yang berikut:
- Pendarahan yang berat atau berterusan dari biopsi atau penyingkiran polip
- Lubang atau lusuh di dinding kolon yang memerlukan pembedahan untuk membaiki
- Jangkitan memerlukan terapi antibiotik (sangat jarang)
- Reaksi terhadap ubat yang anda diberikan untuk berehat, menyebabkan masalah pernafasan atau tekanan darah rendah
Nama Alternatif
Kanser kolon - kolonoskopi; Kanser kolorektal - kolonoskopi; Kolonoskopi - pemeriksaan; Polip kolon - kolonoskopi; Kolitis ulseratif - kolonoskopi; Penyakit Crohn - kolonoskopi; Diverticulitis - kolonoskopi; Cirit-birit - kolonoskopi; Anemia - kolonoskopi; Darah dalam tinja - kolonoskopi
Imej
Kolonoskopi
Kolonoskopi
Rujukan
Chernecky CC, Berger BJ. Kolonoskopi - diagnostik. In: Chernecky CC, Berger BJ, eds. Ujian Makmal dan Prosedur Diagnostik. 6 ed. St Louis, MO: Elsevier Saunders; 2013: 358-359.
Itzkowitz SH, Potack J. Polyps kolon dan sindrom polyposis. In: Feldman M, Friedman LS, Brandt LJ, eds. Penyakit Gastrointestinal dan Hati FordTran: Patofisiologi / Diagnosis / Pengurusan. 10th ed. Philadelphia, PA: Elsevier Saunders; 2016: bab 126.
Lieberman DA, Rex DK, Winawer SJ, Giardiello FM, Johnson DA, Levin TR; Pasukan Petugas Multi-Masyarakat Amerika Syarikat mengenai Kanser Kolagen. Garis panduan pengawasan kolonoskopi selepas pemeriksaan dan polypectomy: kemaskini konsensus oleh Pasukan Petugas Multi-Masyarakat Amerika Syarikat pada Kanser kolorektal. Gastroenterology. 2012; 143 (3): 844-857. PMID: 22763141 www.ncbi.nlm.nih.gov/pubmed/22763141.
Lin JS, Piper MA, Perdue LA, et al. Pemeriksaan untuk kanser kolorektal: laporan bukti terkini dan semakan sistematik untuk Pasukan Petugas Perkhidmatan Pencegahan AS. JAMA. 2016; 315 (23): 2576-2594. PMID: 27305422 www.ncbi.nlm.nih.gov/pubmed/27305422.
Van Schaeybroeck S, Lawler M, Johnston B, et al. Kanser kolorektal. In: Niederhuber JE, Armitage JO, Doroshow JH, Kastan MB, Tepper JE, eds. Onkologi Klinikal Abeloff. Ed ed. Philadelphia, PA: Elsevier Churchill Livingstone; 2014: bab 77.
Tarikh Semakan 8/1/2017
Dikemaskini oleh: Subodh K. Lal, MD, Ahli Gastroenterologi dengan Pakar Gastrointestinal Georgia, Austell, GA. Kajian yang disediakan oleh VeriMed Healthcare Network. Kajian dalaman dan kemas kini pada 11/06/2018 oleh David Zieve, MD, MHA, Pengarah Perubatan, Brenda Conaway, Pengarah Editorial, dan A.D.A.M. Pasukan editorial.