
Kandungan
- Gambaran keseluruhan
- Bagaimana Ia Bermula
- Bagaimana Pyoderma Gangrenosum Berkaitan dengan IBD
- Rawatan
Mungkin seseorang yang menderita gangrenosum pyoderma pada awalnya salah didiagnosis jika profesional penjagaan kesihatan yang melihat lesi pada kulit tidak menghubungkannya ke IBD. Ini boleh bermakna bahawa rawatan yang digunakan pada mulanya tidak berkesan. Itulah sebabnya sangat kritikal bahawa orang yang menghidap penyakit IBD dalam gastroenterologi menghadapi masalah baru, walaupun pada mulanya mereka tidak berkaitan dengan penyakit gastrousus. Pakar IBD atau pakar dermatologi yang berpengalaman dengan pesakit dengan IBD mungkin perlu berunding untuk membuat diagnosis yang tepat dan memulakan rawatan.
Foto ini mengandungi kandungan yang mungkin dilihat oleh orang lain sebagai grafik atau mengganggu.
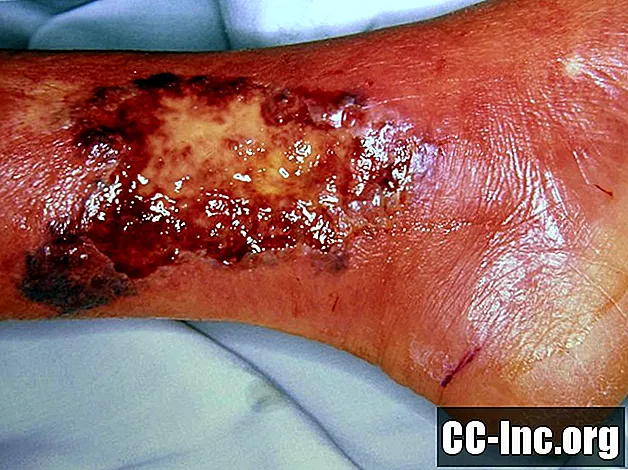
Gambaran keseluruhan
Pyoderma gangrenosum adalah penyakit kulit yang menyerang sekitar 5 peratus orang dengan kolitis ulseratif dan sekitar 1 peratus orang dengan penyakit Crohn. Beberapa penyakit lain yang berkaitan dengan pyoderma gangrenosum termasuk rheumatoid arthritis, mycroid blood dyscrasias, dan hepatitis. Pyoderma gangrenosum pertama kali muncul sebagai lepuh, lebam merah, atau pustule dan mungkin sesuatu yang kelihatan seolah-olah boleh sembuh sendiri. Walau bagaimanapun, lesi tidak sembuh dan akhirnya membentuk ulser. Ulser boleh muncul secara sendirian atau dalam kumpulan dan biasanya terdapat di hujung kaki, tetapi ia lebih kerap muncul di kaki daripada pada lengan.
Bagaimana Ia Bermula
Pyoderma gangrenosum mungkin bermula dengan cepat di lokasi cedera ringan sebelumnya pada kulit, seperti goresan, tusukan, atau luka. Kulit di sekitarnya pecah, dan ulser cepat terbentuk. Ulser gangrenosum Pyoderma mempunyai tepi berwarna ungu yang unik dan tidak jelas. Mereka juga cenderung sakit dan lambat sembuh. Doktor tidak pasti apa yang menyebabkan pyoderma gangrenosum tetapi berteori bahawa ia mungkin merupakan keadaan autoimun, kerana ia berkaitan dengan gangguan autoimun yang lain.
Bagaimana Pyoderma Gangrenosum Berkaitan dengan IBD
Sebanyak 50 peratus kes gangrenosum pyoderma berlaku pada orang dengan satu bentuk IBD. Kadang-kadang, kejadian ulser ini sesuai dengan peningkatan aktif IBD dan mungkin bertindak balas apabila IBD yang mendasari berjaya ditangani. Walau bagaimanapun, kes lain nampaknya tidak berkaitan langsung dengan aktiviti penyakit, dan gangrenosum pyoderma mungkin bermula atau bertambah buruk ketika IBD berhenti.
Rawatan
Untuk mengesahkan diagnosis pyoderma gangrenosum melalui ujian diagnostik, pakar dermatologi boleh mendapatkan nasihat. Ulser dapat disapu dan dikultur untuk menguji jangkitan, dan biopsi dapat diambil dan diuji untuk menyingkirkan penyebab lain. Kerana pyoderma gangrenosum sebenarnya tidak disebabkan oleh bakteria, antibiotik mungkin tidak berkesan sebagai rawatan.
Ulser gangrenosum pyoderma yang lebih kecil boleh dirawat dengan:
- Pembalut mampatan
- Krim atau suntikan steroid
- Antibiotik anti-radang oral
- Pembalut krim sulfadiazin perak atau hidrokoloid
Ulser yang lebih besar bahawa rawatan tahan mungkin memerlukan terapi yang lebih kuat dengan:
- Steroid
- Siklosporin
- Cyclophosphamide
- Methotrexate
- Salap Tacrolimus
Pokoknya
Sekiranya anda mengalami luka yang mencurigakan atau luka yang tidak sembuh, berjumpa dengan doktor penjagaan primer atau ahli gastroenterologi anda secepat mungkin untuk mendapatkan rujukan ke pakar dermatologi. Pakar dermatologi, lebih baik yang mempunyai pengalaman dengan pesakit IBD yang lain, dapat mendiagnosis dan merawat keadaan kulit ini dengan betul.